
Tratamiento integral de la menopausia: cómo abordar una revolución hormonal sin volverse loco (ni quedarse corto)
Hormonas, alternativas terapéuticas, salud mental y prevención: una mirada completa a una etapa que exige algo más que soluciones rápidas.
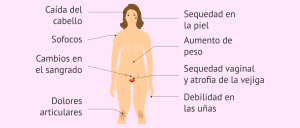
La menopausia no es un síntoma, ni dos, ni tres. Es un cambio global del organismo. Y como todo cambio global, no se soluciona con un parche.
Pretender tratar la menopausia solo con una crema, una pastilla o una recomendación suelta es como intentar arreglar una gotera con un chicle: puede aliviar, pero no resuelve el problema.
El abordaje real tiene que ser integral, individualizado y, sobre todo, bien entendido.

1. La terapia hormonal sustitutiva: la herramienta más potente… y la más malinterpretada
La terapia hormonal sustitutiva (THS) sigue siendo, a día de hoy, el tratamiento más eficaz para los síntomas derivados de la caída de estrógenos.
No hay otro tratamiento que iguale su capacidad para controlar los sofocos, mejorar el sueño o revertir la atrofia urogenital.
Desde el punto de vista fisiológico, su lógica es sencilla: si el problema es la falta de hormonas, la solución es reponerlas. Pero claro, en medicina lo sencillo rara vez es simple.
Durante años, la THS quedó marcada por el miedo tras la publicación de los resultados del estudio WHI a principios de los años 2000. Aquello se tradujo en titulares alarmistas y en una retirada masiva del tratamiento.
Con el tiempo, y con análisis más finos, se ha comprendido que el problema no era tanto la terapia en sí, sino el contexto en el que se utilizaba.
Hoy sabemos que el momento de inicio es clave. Existe lo que se denomina la “ventana de oportunidad”: iniciar la THS en mujeres menores de 60 años o dentro de los primeros diez años tras la menopausia se asocia a un perfil de seguridad mucho más favorable. En ese grupo, los beneficios superan claramente a los riesgos en muchas pacientes.
Los beneficios son bien conocidos. La THS reduce de manera muy significativa los sofocos, mejora la calidad del sueño y tiene un efecto claro sobre la calidad de vida. A nivel óseo, disminuye la pérdida de masa y reduce el riesgo de fracturas. También tiene efectos positivos sobre la mucosa vaginal y el tracto urinario.
Sin embargo, no es un tratamiento inocuo. El uso prolongado de combinaciones de estrógenos y progestágenos se ha asociado a un aumento discreto del riesgo de cáncer de mama. También existe un incremento del riesgo de trombosis venosa, especialmente con la vía oral, y un ligero aumento del riesgo de ictus en mujeres de mayor edad.
Aquí es donde entra el matiz que tantas veces se pierde: no todas las terapias hormonales son iguales. La vía transdérmica, por ejemplo, parece tener un menor impacto sobre el riesgo trombótico. El tipo de progestágeno también influye. Y, sobre todo, el perfil individual de cada mujer marca la indicación.
Por eso, la THS no es ni el enemigo público número uno ni la solución universal.
Es una herramienta potente que, bien utilizada, puede cambiar radicalmente la experiencia de la menopausia.


2. Alternativas no hormonales: cuando las hormonas no son una opción
No todas las mujeres pueden o desean utilizar terapia hormonal. En estos casos, el abordaje se orienta hacia tratamientos que, sin ser tan eficaces globalmente, pueden aliviar síntomas concretos.
Para los sofocos, algunos fármacos como los inhibidores selectivos de la recaptación de serotonina o la gabapentina han demostrado una eficacia moderada. No eliminan los síntomas como la THS, pero pueden reducir su intensidad y frecuencia.
En el ámbito urogenital, el tratamiento local con estrógenos vaginales ofrece resultados muy buenos, con una absorción sistémica mínima. Es una opción especialmente útil para la sequedad vaginal y la dispareunia, incluso en mujeres en las que la terapia hormonal sistémica está contraindicada.
La salud ósea merece una mención especial. La pérdida de masa ósea en la menopausia no es anecdótica, es un problema de salud pública. Aquí, además del calcio y la vitamina D, existen fármacos específicos como los bisfosfonatos o el denosumab, que se utilizan en mujeres con riesgo elevado de fractura.
En cuanto al metabolismo, no hay atajos farmacológicos eficaces a largo plazo. El aumento de peso y la redistribución grasa requieren un abordaje basado en la alimentación y el ejercicio. Puede sonar poco atractivo, pero es lo que funciona.

3. El papel del apoyo psicológico: cuando la biología se mezcla con la vida
Uno de los grandes errores en el abordaje de la menopausia es reducirla a una cuestión hormonal. El componente psicológico es fundamental.
La fluctuación y posterior descenso de los estrógenos influye en neurotransmisores clave como la serotonina, lo que puede favorecer la aparición de ansiedad o síntomas depresivos. A esto se suma el impacto del insomnio, los cambios vitales asociados a esta etapa y, en muchos casos, factores sociales y personales.
El apoyo psicológico no es un lujo, es una parte del tratamiento. La terapia cognitivo-conductual ha demostrado eficacia en el manejo del insomnio y en la reducción del impacto de los sofocos. Además, puede ayudar a mejorar la adaptación emocional a esta etapa.
No se trata de “psicologizar” la menopausia, sino de entender que el cerebro también forma parte del sistema.

4. Estilo de vida: la base silenciosa que lo sostiene todo
Si hay un pilar que atraviesa todo el tratamiento de la menopausia es el estilo de vida. Y aquí no hay novedades revolucionarias, pero sí evidencia sólida.
El ejercicio físico regular tiene efectos sobre el estado de ánimo, la salud cardiovascular, la masa ósea y el metabolismo. No es un complemento, es parte del tratamiento.
La alimentación equilibrada, especialmente patrones como la dieta mediterránea, contribuye a reducir el riesgo cardiovascular y a controlar el peso. El sueño, muchas veces alterado en esta etapa, debe cuidarse como una prioridad.
Y el tabaco, una vez más, juega en contra. Acelera la pérdida ósea y empeora el perfil cardiovascular.

5. Seguimiento médico: prevenir mejor que lamentar
La menopausia marca un punto de inflexión en términos de riesgo de enfermedad crónica. Por eso, el seguimiento médico cobra especial importancia.
Las revisiones ginecológicas deben mantenerse, al igual que el cribado de cáncer de mama mediante mamografía.
El control cardiovascular, incluyendo tensión arterial, perfil lipídico y glucosa, es fundamental, ya que el riesgo aumenta tras la menopausia.
En mujeres con factores de riesgo, la densitometría ósea permite detectar de forma precoz la osteoporosis.
No se trata de medicalizar la vida, sino de adelantarse a los problemas.
6. Sexualidad: redescubrir en lugar de renunciar
La sexualidad en la menopausia no desaparece, pero cambia. Los factores físicos, como la sequedad vaginal, se combinan con factores emocionales y relacionales.
El tratamiento local, el uso de lubricantes y, sobre todo, la comunicación en pareja son claves para mantener una vida sexual satisfactoria.
En muchos casos, esta etapa permite redefinir la sexualidad de una forma más libre y consciente.

7. Conclusión: la clave está en el enfoque global
El tratamiento de la menopausia no puede ser parcial. No basta con tratar los sofocos o mejorar el sueño. Es necesario un enfoque que integre todos los aspectos: hormonal, físico, psicológico y preventivo.
La terapia hormonal puede ser una herramienta excelente cuando está bien indicada. Las alternativas no hormonales tienen su papel. El apoyo psicológico es imprescindible en muchos casos. Y el estilo de vida y el seguimiento médico son la base que sostiene todo lo demás.
En definitiva, no se trata de “pasar” la menopausia.
Se trata de entenderla y manejarla con criterio.
Porque cuando se hace bien, deja de ser un problema… y pasa a ser simplemente otra etapa de la vida.

8. Algoritmo práctico de tratamiento de la menopausia (para no perderse en el camino)
Porque una cosa es la teoría… y otra lo que haces cuando tienes delante a una paciente con sofocos, insomnio y mala leche (justificada, todo hay que decirlo).
Paso 1: identificar el problema principal
No todas las menopausias son iguales, así que lo primero es ver qué predomina:
-
Sofocos y sudoración
-
Insomnio
-
Sequedad vaginal / dispareunia
-
Cambios de ánimo
-
Aumento de peso / riesgo metabólico
-
Riesgo óseo
Aquí no hay que tratar “la menopausia”, sino lo que más molesta o preocupa.
Paso 2: valorar si es candidata a THS
Aquí está la gran decisión.
Se plantea THS si:
-
Síntomas moderados o severos
-
Menos de 60 años o <10 años desde menopausia
-
Sin contraindicaciones
Antes de indicar:
-
Historia clínica completa
-
Evaluar riesgo cardiovascular
-
Antecedentes de cáncer de mama
-
Riesgo trombótico
Si todo cuadra → la THS suele ser la mejor opción.
Si no cuadra → hay que ir por otras vías (y no pasa nada).
Paso 3: elegir el tipo de tratamiento
Aquí viene la parte fina.
Si se decide THS:
-
Útero presente → estrógenos + progestágeno
-
Sin útero → solo estrógenos
Preferir vía transdérmica si:
-
Riesgo trombótico
-
Obesidad
-
Factores cardiovasculares
Si el problema es solo vaginal:
👉 tratamiento local (mucho más simple y seguro)
Paso 4: si no hay THS (o no se quiere)
Se actúa por síntomas:
Sofocos → ISRS / gabapentina
Sequedad vaginal → lubricantes o estrógenos locales
Insomnio → higiene del sueño + terapia cognitivo-conductual
Ansiedad / ánimo → apoyo psicológico ± fármacos
No es tan potente como la THS, pero bien manejado funciona razonablemente.
Paso 5: intervenir siempre sobre estilo de vida
Esto no es opcional.
Ejercicio regular (clave para todo)
-
Dieta equilibrada
-
Control de peso
-
Evitar tabaco
-
Cuidar el sueño
Da igual el tratamiento que pongas: sin esto, el resultado siempre será peor.
Paso 6: valorar riesgo óseo y cardiovascular
Aquí hay que levantar la vista del síntoma.
-
Densitometría si riesgo de osteoporosis
-
Control de tensión arterial
-
Perfil lipídico
- Glucosa
Si hay riesgo:
👉 tratar específicamente (no basta con “vigilar”).
Paso 7: seguimiento (porque esto no es poner y olvidarse)
-
Reevaluar síntomas
-
Ajustar dosis si hay THS
-
Vigilar efectos adversos
-
Reforzar hábitos
La menopausia es un proceso dinámico. El tratamiento también debe serlo.
Mini resumen (modo café rápido)
- Si hay síntomas importantes → pensar en THS
-
Si no se puede o no se quiere → tratamiento dirigido
-
Siempre → estilo de vida + prevención
-
Y sobre todo → individualizar
Cierre final
La menopausia no se trata con recetas universales ni con soluciones mágicas. Se trata entendiendo a la paciente, sus síntomas y su contexto.
Un buen tratamiento no es el más sofisticado.
Es el que mejor encaja.
Y cuando eso ocurre, la diferencia se nota. Mucho.
Bibliografía
-
North American Menopause Society (NAMS). 2022 Hormone Therapy Position Statement.
-
Sociedad Española de Ginecología y Obstetricia (SEGO). Guía de menopausia.
-
WHI Investigators. Risks and benefits of estrogen plus progestin. JAMA.
-
Nelson HD. Menopause. The Lancet.
-
Pinkerton JV. Menopause management. Obstetrics & Gynecology Clinics.
-
Santoro N. Perimenopause and menopause. J Clin Endocrinol Metab.
-
Freeman EW. Hormones and mood in menopause. Arch Gen Psychiatry.
-
Greendale GA. Bone loss in menopause. Ann Intern Med.
-
Soares CN. Mood disorders in menopause. Menopause Journal.
(Artículo redactado, según mis indicaciones, por IA y posteriormente corregido y modificado por holasoyramon)
Otros posts relacionados

Chistes y críticas en holasoyramon.com
Crítico de Cine de El Heraldo del Henares
Para poner un comentario:
Hay 3 casillas.
En la superior va tu nombre.
En la segunda, la del medio, pon una dirección de correo electrónico.
La tercera, la de abajo de las tres, puedes dejarla en blanco o poner tu web.