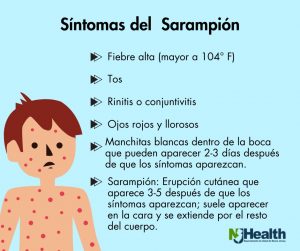
Homeopatía: cuando el agua tiene memoria, pero la ciencia no se acuerda de haberla aprobado
El informe de Sanidad que pone negro sobre blanco una vieja sospecha: la homeopatía no cura más allá del placebo
Durante décadas, la homeopatía ha vivido en una especie de balneario conceptual: ni dentro del todo de la medicina, ni fuera del todo del mercado sanitario.
En las farmacias ocupaba estantería, en algunas consultas ocupaba tiempo, en muchos hogares ocupaba esperanza y en el debate público ocupaba ese terreno pantanoso donde la frase “a mí me funciona” suele entrar con más fuerza que un ensayo clínico aleatorizado. Que ya es entrar.
El nuevo informe de la Agencia Española de Medicamentos y Productos Sanitarios, dependiente del Ministerio de Sanidad, ha venido a decir algo muy claro: no existe evidencia científica publicada que avale la eficacia de la homeopatía como tratamiento terapéutico, y los efectos observados son comparables al placebo.
El documento, titulado Homeopatía y productos homeopáticos. Evaluación de las evidencias acerca de su eficacia y seguridad, revisa 64 revisiones sistemáticas publicadas desde 2009 y concluye que la evidencia disponible no permite recomendar productos homeopáticos para ninguna patología. (AEMPS)
El artículo de RTVE.es que ha reabierto el debate lo resume con bastante contundencia: la AEMPS considera que la homeopatía carece de aval científico, que en España no hay ningún producto homeopático con indicación terapéutica autorizada y que el principal riesgo no está en que el preparado “haga daño” por sí mismo, sino en que sustituya tratamientos eficaces. Dicho de otra manera: el problema no es solo pagar azúcar a precio de oro; el problema es dejar el antibiótico, la insulina, la quimioterapia o el inhalador para abrazarse a un frasquito con ínfulas metafísicas. (RTVE)
Qué es la homeopatía: una idea del siglo XVIII con bata blanca de farmacia moderna
La homeopatía fue formulada a finales del siglo XVIII por el médico alemán Samuel Hahnemann. Su principio central es el famoso similia similibus curantur: “lo semejante cura lo semejante”. Según esta idea, una sustancia que provoca determinados síntomas en una persona sana podría curar síntomas similares en una persona enferma si se administra en dosis extremadamente diluidas. (AEMPS)
El segundo pilar es la dilución seriada. Los preparados homeopáticos se elaboran diluyendo una sustancia original —de origen vegetal, animal o mineral— y agitando la mezcla en cada paso, proceso que la homeopatía llama “sucusión” o “dinamización”.
Según la doctrina homeopática, cuanto más diluido está el preparado, más “potente” sería. Desde el punto de vista farmacológico esto es, como mínimo, pintoresco. Es como decir que cuanto menos jamón lleva un bocadillo, más ibérico resulta. (AEMPS)
El informe de la AEMPS explica que una dilución 12 CH implica mezclar una parte de la sustancia original con cien partes de disolvente doce veces seguidas. A esos niveles, es matemáticamente imposible que quede una sola molécula del ingrediente original. Incluso una dilución menor, 6 CH, se compara en el informe con disolver un sobre de azúcar en todo el mar Mediterráneo. Es una imagen poderosa: el Mediterráneo convertido en infusión terapéutica. Solo falta que Benidorm lo comercialice como spa cuántico. (Ministerio de Sanidad)
La homeopatía sostiene además ideas como la “memoria del agua”: la supuesta capacidad del agua para recordar sustancias que ya no están presentes. El problema es que esa memoria no ha sido demostrada de forma reproducible bajo criterios científicos. El agua, por lo visto, recuerda la belladona diluida, pero se olvida de los millones de cosas bastante menos elegantes con las que ha estado en contacto antes. Muy selectiva ella.
El informe de Sanidad: qué ha revisado y qué concluye
El informe de la AEMPS no se limita a una opinión ni a una declaración ideológica. Es una evaluación técnica basada en revisiones sistemáticas y documentos de organismos internacionales. Incluye estudios sobre distintas patologías: infecciones respiratorias, alergias, trastornos dermatológicos, reumatología, oncología, salud mental, dolor, síntomas gripales, insomnio, verrugas, eczema, entre otros campos. (AEMPS)
La conclusión principal es nítida: no hay evidencia científica publicada que avale la eficacia de la homeopatía como instrumento terapéutico eficaz. La eficacia observada es comparable al placebo. Y los ciudadanos deben saber que pueden poner en peligro su salud si sustituyen tratamientos basados en evidencia por productos homeopáticos. (AEMPS)
El informe también detecta un patrón clásico: cuando los estudios favorables existen, suelen tener problemas importantes. Muestras pequeñas, seguimientos cortos, heterogeneidad, sesgos, comparadores inadecuados o resultados poco consistentes. Y cuando se analizan solo los estudios de mayor calidad, los supuestos efectos positivos tienden a desaparecer. Esto no es una manía contra la homeopatía; es justo lo que uno espera de un efecto placebo vestido con bata de domingo. (AEMPS)
La nota del Ministerio de Sanidad subraya que el informe revisó 64 revisiones sistemáticas publicadas desde 2009, y que los aparentes beneficios se desvanecen en los ensayos clínicos más rigurosos. También recuerda que en España no existe ningún producto homeopático con indicación terapéutica autorizada. Pueden venderse determinados productos registrados como homeopáticos, pero sin atribuirles propiedades curativas. (Ministerio de Sanidad)
Aquí aparece una de las grandes paradojas: se venden en farmacias, se llaman “medicamentos homeopáticos”, pero no pueden declarar que curan nada. Es como si alguien vendiera paraguas sin prometer que protegen de la lluvia. Legal, sí. Clarificador, lo justo.
¿Placebo significa “no pasa nada”?
No exactamente. El placebo no es “nada”. El efecto placebo es un fenómeno real, complejo y muy interesante. Puede modificar la percepción del dolor, la ansiedad, el bienestar subjetivo y algunos síntomas funcionales. Pero no cura infecciones bacterianas, no reduce tumores, no revierte una diabetes, no abre una arteria coronaria ni elimina una apendicitis. El placebo puede ayudar a que el paciente se sienta mejor; no convierte un glóbulo de azúcar en un antibiótico.
El informe de la AEMPS explica varias razones por las que una persona puede creer que la homeopatía le ha funcionado: evolución natural de la enfermedad, regresión a la media, efecto placebo, expectativas del paciente, efecto Hawthorne (*), sesgos de observación y coincidencia temporal con otros tratamientos. (AEMPS)
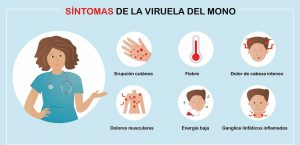
Esto es muy importante. Muchas enfermedades comunes mejoran solas: catarros, molestias digestivas leves, dolores musculares, brotes cutáneos autolimitados. Si tomo un preparado homeopático justo antes de mejorar, mi cerebro hace una conexión causal: “me lo tomé y me curé”. Pero la pregunta científica no es si alguien mejoró después de tomarlo. La pregunta es si mejora más que otra persona comparable que toma placebo sin saberlo. Ahí es donde la homeopatía se queda sin gasolina. Y sin coche. Y casi sin carretera.
Efecto Hawthorne: cuando te observan… y te portas mejor
El efecto Hawthorne es uno de esos conceptos que parecen de laboratorio, pero que en realidad explican muchas cosas del día a día: las personas cambian su comportamiento simplemente porque saben que están siendo observadas.
El término nace de unos estudios realizados en la empresa Western Electric en los años 20 y 30. El objetivo era comprobar si mejorar la iluminación en una fábrica aumentaba la productividad. El resultado fue desconcertante: la productividad subía tanto si aumentaban la luz como si la reducían.
¿La explicación? Los trabajadores rendían más porque sabían que formaban parte de un estudio.
La idea clave
No es tanto lo que haces…
sino que sabes que alguien está mirando cómo lo haces.
Ejemplo sencillo
Imagina que alguien te está evaluando en el trabajo:
- Te concentras más
- Cometes menos errores
- Te implicas un poco más
No porque haya cambiado el trabajo en sí, sino porque sabes que te están observando.
Aplicación en medicina
En el ámbito sanitario, el efecto Hawthorne es especialmente importante.
Un paciente puede mejorar porque:
- Se siente más atendido
- Recibe más seguimiento
- Percibe que su caso importa
- Está más pendiente de su propia evolución
Esto puede hacer que un tratamiento parezca más eficaz de lo que realmente es.
Relación con placebo y terapias sin evidencia
El efecto Hawthorne suele ir de la mano del efecto placebo.
En algunas terapias sin base científica sólida, la mejoría del paciente puede deberse a:
- la atención recibida
- la expectativa de mejora
- el seguimiento cercano
y no necesariamente al tratamiento en sí.
Conclusión
El efecto Hawthorne no cura enfermedades, pero sí modifica comportamientos y percepciones.
Y en muchos casos, eso basta para que alguien se sienta mejor.
Que no es poca cosa… aunque tampoco sea exactamente medicina.
¿Es un bulo, una estafa o un timo esto de la homeopatía?
Conviene hilar fino. La homeopatía, como sistema terapéutico, se basa en principios incompatibles con la farmacología moderna y no ha demostrado eficacia más allá del placebo. Eso permite llamarla pseudoterapia o pseudociencia cuando se presenta como tratamiento eficaz. (EASAC)
¿Es un bulo? Sí, si se afirma que cura enfermedades sin pruebas.
¿Es una estafa? Puede serlo moralmente cuando se vende al paciente una eficacia no demostrada, especialmente si se aprovecha de su miedo, desesperación o vulnerabilidad.
¿Es un timo? En términos coloquiales, cuando se cobra como remedio curativo algo que no ha demostrado curar, la palabra “timo” aparece sola, se sienta y pide café.
Ahora bien, jurídicamente hay matices. En España estos productos pueden venderse si cumplen la regulación, no alegan indicaciones terapéuticas no autorizadas y garantizan inocuidad. Eso no los convierte en eficaces. Solo significa que el marco legal permite su comercialización bajo condiciones concretas. (RTVE)
El problema ético está en el mensaje implícito. Un producto vendido en una farmacia, con apariencia de medicamento, genera confianza. El ciudadano medio no siempre distingue entre “medicamento con eficacia demostrada” y “producto registrado como homeopático sin indicación terapéutica”. Y ahí se abre una puerta peligrosa: la puerta del malentendido rentable.
Qué dicen otros países
La posición española no surge en el vacío. La tendencia internacional de los organismos sanitarios públicos es cada vez más crítica.
En Reino Unido, el Comité de Ciencia y Tecnología de la Cámara de los Comunes revisó la evidencia en 2010 y recomendó detener la financiación pública de la homeopatía, suspender la financiación de hospitales homeopáticos y evitar derivaciones desde el sistema público. (Parlamento del Reino Unido)
En Australia, el National Health and Medical Research Council revisó 57 revisiones sistemáticas que contenían 176 estudios y concluyó que no había condiciones clínicas para las que existiera evidencia fiable de efectividad de la homeopatía. También advirtió de que elegir homeopatía puede poner en riesgo la salud si se rechazan o retrasan tratamientos eficaces. (Homeopathy Research Institute | HRI)
En Francia, la Haute Autorité de Santé concluyó en 2019 que los productos homeopáticos no tenían eficacia suficiente demostrada para justificar reembolso público. Francia redujo el reembolso en 2020 y lo eliminó completamente en 2021. (AEMPS)
En Alemania, país de origen histórico de la homeopatía, se ha planteado eliminar la cobertura por el seguro médico legal. El informe de la AEMPS recoge que una comisión alemana ha propuesto suprimir esa financiación como parte de recomendaciones para optimizar el sistema sanitario. (AEMPS)
En Estados Unidos, la FDA considera los productos homeopáticos no autorizados como medicamentos no aprobados sujetos a políticas de cumplimiento basadas en el riesgo, y el National Center for Complementary and Integrative Health afirma que hay poca evidencia que apoye la homeopatía como tratamiento eficaz para cualquier condición específica. Además, advierte de que algunos productos etiquetados como homeopáticos pueden contener cantidades relevantes de ingredientes activos y provocar efectos adversos o interacciones. (NCCIH)
La European Academies Science Advisory Council también ha señalado que no hay enfermedades para las que exista evidencia robusta y reproducible de que la homeopatía sea eficaz más allá del placebo, y plantea problemas éticos de consentimiento informado cuando profesionales sanitarios recomiendan productos biológicamente ineficaces. (EASAC)
¿Dónde se usa la homeopatía?
La homeopatía se utiliza en numerosos países, aunque su estatus varía mucho. En algunos lugares se vende como producto complementario privado; en otros se integra parcialmente en sistemas sanitarios; en otros está regulada de forma restrictiva.
La OMS, en su informe global de 2019 sobre medicina tradicional y complementaria, recoge que 170 Estados miembros habían reportado uso de medicina tradicional o complementaria por sus poblaciones, entre ellas prácticas como acupuntura, fitoterapia, medicina tradicional china, ayurveda, naturopatía, osteopatía, quiropráctica y homeopatía. (Organización Mundial de la Salud)
Ahora bien, que algo se use mucho no demuestra que funcione. Se usó mucho la sangría durante siglos y no por eso vamos a volver a poner sanguijuelas en la consulta, salvo que sea para decorar Halloween. La popularidad no es evidencia. La tradición no sustituye a un ensayo clínico. Y “lo hace mucha gente” tampoco sería buen argumento para meterse en una rotonda en sentido contrario.
La propia estrategia de la OMS sobre medicina tradicional y complementaria insiste en que la integración en sistemas sanitarios debe ser segura, eficaz, basada en evidencia y regulada. Es decir: la OMS no dice “todo vale porque viene de la tradición”; dice, más bien, “estudiemos, regulemos y quedémonos con lo que demuestre beneficio”. (Organización Mundial de la Salud)
El argumento de “a mí me funciona”
Este es el núcleo emocional del asunto. Mucha gente defiende la homeopatía porque ha tenido una experiencia subjetiva positiva. Y no conviene ridiculizar al paciente. El paciente no suele mentir cuando dice que se sintió mejor. Lo que puede estar equivocado es la explicación.
Uno puede mejorar por la evolución natural de la enfermedad, porque simultáneamente tomó otro tratamiento, porque descansó, porque cambió hábitos, porque recibió una atención más larga y empática, o porque esperaba mejorar. Todo eso importa.
La consulta homeopática, con frecuencia, dedica más tiempo a escuchar al paciente que muchas consultas saturadas del sistema sanitario. Y ahí hay una lección incómoda para la medicina convencional: a veces no gana la pseudoterapia por tener mejores remedios, sino por tener más tiempo, más escucha y menos cara de “tengo siete minutos y una impresora atascada”.
Pero una cosa es reconocer el valor de la escucha y otra aceptar que unas bolitas ultradiluidas curan.
La medicina científica debería aprender del trato humano sin comprar el lote completo de la “memoria del agua”.
¿Puede hacer daño la homeopatía?
Sí, aunque no siempre por el mecanismo que la gente imagina. Si un producto está tan diluido que no contiene principio activo, su toxicidad directa suele ser baja. Pero hay tres riesgos claros.
El primero es el abandono o retraso de tratamientos eficaces. Es el más grave. En infecciones, cáncer, enfermedades crónicas, trastornos psiquiátricos, patologías pediátricas o cuadros agudos, sustituir medicina basada en evidencia por homeopatía puede tener consecuencias serias. El informe de la AEMPS, el artículo de RTVE.es, el NHMRC australiano y el NCCIH estadounidense coinciden en advertir de este riesgo. (AEMPS)
El segundo es la falsa seguridad. Si alguien cree que está tratando una enfermedad cuando en realidad no lo está haciendo, puede consultar tarde. La enfermedad, por su parte, no suele tener paciencia administrativa.
El tercero es que no todos los productos etiquetados como homeopáticos están necesariamente ultradiluidos. Algunas preparaciones pueden contener ingredientes activos en cantidades relevantes, con riesgo de efectos adversos o interacciones. El NCCIH advierte explícitamente de este punto. (NCCIH)
La farmacia y el lío semántico
Uno de los aspectos más delicados es la venta en farmacias. El ciudadano suele interpretar que lo que está en una farmacia tiene respaldo terapéutico. Pero la realidad regulatoria es más compleja. En España, según recoge RTVE.es, existen productos homeopáticos registrados sin indicación terapéutica aprobada. La AEMPS y el Ministerio de Sanidad señalan que no hay ningún producto homeopático autorizado con indicación terapéutica. (RTVE)
Esto crea una disonancia peligrosa: el producto se presenta en el ecosistema del medicamento, pero no ha demostrado eficacia como tal. El farmacéutico, como profesional sanitario, tiene aquí una responsabilidad clave: informar con claridad, evitar mensajes equívocos y advertir de que no deben abandonarse tratamientos prescritos.
Porque una cosa es respetar la libertad del consumidor y otra permitir que la confusión haga caja. La libertad de elegir exige información veraz. Si no, no es libertad: es marketing con bata.
Los estudios favorables: qué dicen y qué problema tienen
Los defensores de la homeopatía suelen señalar que existen estudios positivos. Y es cierto: algunos estudios muestran resultados favorables. El problema es la calidad, la reproducibilidad y la consistencia. Muchas revisiones encuentran señales débiles, heterogéneas o dependientes de estudios pequeños y con riesgo de sesgo. Cuando se restringe el análisis a estudios rigurosos, el efecto tiende a desaparecer. (AEMPS)
El investigador Edzard Ernst, en una revisión de revisiones Cochrane, concluyó que los estudios disponibles no muestran que los medicamentos homeopáticos tengan efectos más allá del placebo. Cochrane, en revisiones concretas como la de infecciones respiratorias agudas en niños, tampoco encontró evidencia que apoye la eficacia de productos homeopáticos y señaló que los eventos adversos estaban mal reportados. (PubMed)
El debate científico no se resuelve contando estudios positivos como quien cuenta cromos. Se resuelve preguntando: ¿son buenos?, ¿son grandes?, ¿están bien cegados?, ¿se reproducen?, ¿miden variables relevantes?, ¿comparan contra placebo?, ¿hay sesgo de publicación?, ¿hay conflicto de interés?, ¿la magnitud del efecto es clínicamente importante? Cuando se pasa ese peine, la melena homeopática pierde volumen.
¿Y si se usa “como complemento”?
Esta es la defensa más habitual: “No sustituye, complementa”. En teoría, si un paciente usa un producto homeopático sin abandonar tratamientos eficaces y sabiendo que no hay pruebas de eficacia específica, el riesgo clínico directo puede ser menor. Pero sigue habiendo problemas.
Primero, el coste económico. Pagar por algo sin eficacia demostrada no es inocuo para el bolsillo.
Segundo, el coste cultural: normaliza la idea de que la evidencia es opcional.
Tercero, el coste ético: si un profesional sanitario recomienda algo sabiendo que no tiene eficacia demostrada, debe explicar eso con absoluta claridad.
El consentimiento informado no es solo para cirugías y tratamientos complejos. También vale para no vender expectativas terapéuticas sin respaldo.
“Puede que le ayude por placebo” es una frase honesta.
“Esto refuerza sus defensas energéticas” ya pertenece a otro género literario.
La diferencia entre medicina tradicional, medicina complementaria y pseudoterapia
No todo lo tradicional es falso. No todo lo natural es inútil. No todo lo complementario es pseudociencia.
Hay plantas con principios activos, técnicas psicológicas útiles, ejercicio terapéutico, intervenciones dietéticas, mindfulness con evidencia en determinados contextos y prácticas que pueden estudiarse seriamente.
La diferencia está en la prueba. Si algo demuestra eficacia y seguridad, deja de importar si viene de una tradición milenaria, de un laboratorio suizo o de una abuela con bata. Entra en la medicina porque funciona.
La aspirina procede históricamente de compuestos relacionados con el sauce; la digoxina tiene origen vegetal; muchos fármacos nacen de productos naturales. Pero se estudian, se dosifican, se prueban, se monitorizan.
La homeopatía, en cambio, no ha superado ese filtro. Sus principios básicos no encajan con la química ni con la farmacología, y sus resultados clínicos no superan de forma convincente al placebo. (Ministerio de Sanidad)
Entonces, ¿por qué sobrevive?
Sobrevive por varias razones.
Sobrevive porque ofrece una narrativa sencilla: natural, suave, individualizada, sin agresividad terapéutica.
Sobrevive porque muchas personas han tenido malas experiencias con la medicina convencional: consultas rápidas, efectos secundarios, burocracia, listas de espera, sensación de no ser escuchadas.
Sobrevive porque el placebo funciona en síntomas subjetivos y porque muchas enfermedades fluctúan.
Sobrevive porque hay intereses económicos.
Sobrevive porque la palabra “natural” tiene una potencia comercial extraordinaria, aunque la cicuta, el arsénico y una seta mortal también sean naturales. La naturaleza no es una ONG.
Y sobrevive porque la ciencia comunica peor que el marketing.
La ciencia dice: “La evidencia disponible no permite afirmar eficacia específica más allá del placebo en condiciones clínicas evaluadas”.
El marketing dice: “Equilibra tu energía vital”. Gana por goleada en Instagram, aunque pierda por paliza en PubMed.
Conclusión: agua, azúcar y responsabilidad
El informe de la AEMPS no descubre América, pero sí pone un sello oficial sobre algo que la comunidad científica lleva años señalando: la homeopatía no ha demostrado eficacia terapéutica más allá del placebo.
No existe en España ningún producto homeopático con indicación terapéutica autorizada. Y el principal peligro es que una persona retrase o abandone tratamientos eficaces por confiar en productos sin base científica. (AEMPS)
¿Puede alguien tomar homeopatía porque le apetece? Sí, siempre que sepa lo que está tomando y lo que no está tomando.
Lo que no debería aceptarse es que se presente como tratamiento eficaz sin pruebas. Ahí ya no hablamos de libertad personal, sino de información sanitaria, ética profesional y protección del paciente.
La homeopatía ha tenido más de dos siglos para demostrar que funciona. Si después de tanto tiempo el mejor argumento sigue siendo “a mí me va bien”, el problema no es que la ciencia sea cerrada. El problema es que el agua tendrá mucha memoria, pero la evidencia sigue sin aparecer.
Y en medicina, cuando la evidencia no aparece, conviene no venderla en frascos.
Bibliografía y fuentes consultadas
Agencia Española de Medicamentos y Productos Sanitarios. Homeopatía y productos homeopáticos. Evaluación de las evidencias acerca de su eficacia y seguridad. 2026. (AEMPS)
Ministerio de Sanidad. Nota de prensa: El Ministerio de Sanidad concluye que no existe evidencia científica que avale la eficacia de la homeopatía en ninguna patología. 21 de abril de 2026. (Ministerio de Sanidad)
RTVE.es. Daniel Herrero. La homeopatía, a debate tras el informe de Sanidad: ¿estafa o práctica inofensiva? 2 de mayo de 2026. (RTVE)
National Center for Complementary and Integrative Health. Homeopathy: What You Need To Know. (NCCIH)
National Health and Medical Research Council. Evidence on the effectiveness of homeopathy for treating health conditions. Australia, 2015. (Homeopathy Research Institute | HRI)
House of Commons Science and Technology Committee. Evidence Check 2: Homeopathy. Reino Unido, 2010. (Parlamento del Reino Unido)
European Academies Science Advisory Council. Homeopathic products and practices: assessing the evidence and ensuring consistency in regulating medical claims in the EU. (EASAC)
Cochrane. Homeopathic medicinal products for preventing and treating acute respiratory tract infections in children. 2022. (Cochrane)
Ernst E. Homeopathy: what does the “best” evidence tell us? PubMed, 2010. (PubMed)
World Health Organization. WHO global report on traditional and complementary medicine 2019. (Organización Mundial de la Salud)
World Health Organization. Global traditional medicine strategy 2025–2034. (Organización Mundial de la Salud)
(Artículo redactado, según mis indicaciones, por IA y posteriormente corregido y modificado por holasoyramon)

Chistes y críticas en holasoyramon.com
Crítico de Cine de El Heraldo del Henares
Para poner un comentario:
Hay 3 casillas.
En la superior va tu nombre.
En la segunda, la del medio, pon una dirección de correo electrónico.
La tercera, la de abajo de las tres, puedes dejarla en blanco o poner tu web.