Agujetas: qué son, por qué aparecen y cómo manejarlas sin mitos
Introducción
Las “agujetas” —nombre popular del dolor muscular de aparición tardía o Delayed Onset Muscle Soreness (DOMS)— son una experiencia prácticamente universal en cualquier persona que haya hecho ejercicio más allá de lo que su cuerpo tenía previsto.
Aparecen horas después del esfuerzo, alcanzan su pico uno o dos días más tarde y, durante ese tiempo, convierten gestos cotidianos —bajar escaleras, sentarse, levantarse— en pequeñas epopeyas personales.
Durante años se explicaron con teorías simplistas, como la acumulación de ácido láctico, pero la evidencia científica actual ha desmontado esas ideas.
Hoy sabemos que las agujetas son el resultado de un proceso complejo que implica daño microscópico en el músculo y una respuesta inflamatoria organizada.
Para entender bien este fenómeno, conviene empezar desde la base: cómo está construido el músculo y cómo funciona. Porque sin esa base, las agujetas parecen un castigo arbitrario; con ella, son simplemente la consecuencia lógica de cómo estamos diseñados.
Estructura y funcionamiento del músculo
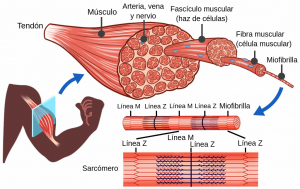
El músculo esquelético es un tejido altamente organizado cuya función principal es generar movimiento mediante la contracción. Su arquitectura es jerárquica. Un músculo completo está formado por fascículos, que a su vez contienen fibras musculares. Estas fibras no son otra cosa que células alargadas y multinucleadas, especializadas en la contracción.
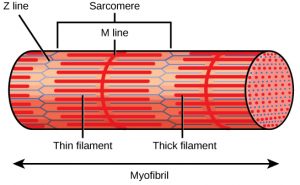
Dentro de cada fibra hay estructuras aún más finas, las miofibrillas, que contienen las unidades funcionales del músculo: los sarcómeros.
Cada sarcómero está delimitado por los discos Z y contiene dos tipos de filamentos: los finos, formados por actina, y los gruesos, formados por miosina. Esta disposición ordenada es la clave de la contracción muscular.
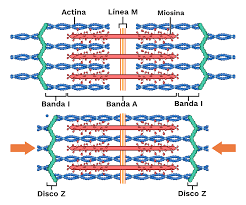
El mecanismo de contracción se explica mediante el modelo de los filamentos deslizantes. Cuando llega un impulso nervioso, se libera acetilcolina en la unión neuromuscular, lo que desencadena un potencial de acción en la fibra. Este potencial provoca la liberación de calcio desde el retículo sarcoplásmico. El calcio permite que la miosina interactúe con la actina, generando un movimiento de “tirón” que acorta el sarcómero. Este proceso requiere ATP, que actúa como fuente de energía.
En función de cómo se produce esta contracción, se distinguen tres tipos.
En la contracción concéntrica el músculo se acorta;
en la isométrica no cambia su longitud;
y en la excéntrica, el músculo se alarga mientras sigue generando fuerza.
Este último tipo, aparentemente paradójico, es el que más se relaciona con la aparición de agujetas. Es el típico caso de bajar una cuesta o controlar el descenso de una pesa: el músculo está trabajando, pero cediendo al mismo tiempo.
Definición y características clínicas
El DOMS se manifiesta como un dolor muscular de inicio diferido que aparece entre 12 y 24 horas después del ejercicio, alcanza su máxima intensidad entre las 24 y 72 horas y puede prolongarse hasta una semana.
El dolor suele ser difuso, mal localizado y se acompaña de rigidez, sensibilidad al tacto y una disminución transitoria de la fuerza. No es un dolor incapacitante en condiciones normales, pero sí lo bastante molesto como para alterar la actividad diaria.
A diferencia de una lesión muscular aguda, no aparece de forma inmediata ni se asocia a signos evidentes como hematomas o una pérdida brusca de función.
Es, por así decirlo, un dolor “retardado”, que llega cuando uno ya se había olvidado del esfuerzo.
Evolución histórica del concepto
Durante décadas se atribuyó el origen de las agujetas al ácido láctico acumulado durante el ejercicio. Esta teoría resultaba intuitiva: el ejercicio intenso produce lactato y el dolor aparece después. Sin embargo, no resistió el escrutinio científico.
El lactato se elimina del músculo en pocas horas, mucho antes de que el dolor alcance su máximo. Además, hay actividades con gran producción de lactato que no generan agujetas significativas.
El modelo actual se centra en el daño microestructural del músculo y la respuesta inflamatoria que se desencadena a continuación.
Es un cambio de paradigma: de un problema metabólico transitorio a un proceso de microlesión y reparación.
Fisiopatología: lo que pasa realmente dentro del músculo
El ejercicio, especialmente el que incluye contracciones excéntricas, provoca pequeñas alteraciones estructurales en las fibras musculares.
No se trata de roturas visibles, sino de desorganización microscópica en los sarcómeros y en los discos Z. Esta alteración compromete la integridad del sarcolema y de las estructuras internas de la célula.
Como consecuencia, se produce una alteración en el manejo del calcio. El retículo sarcoplásmico pierde su capacidad de regular adecuadamente su liberación, lo que lleva a un aumento de calcio intracelular. Este calcio activa enzimas que degradan proteínas musculares, amplificando el daño inicial.
A partir de ahí entra en juego el sistema inmune. Se produce una respuesta inflamatoria caracterizada por la llegada de neutrófilos y macrófagos al tejido dañado. Estas células liberan mediadores inflamatorios, como citoquinas y prostaglandinas, que cumplen una doble función: facilitar la reparación y, al mismo tiempo, sensibilizar los receptores del dolor.
El resultado final es una mayor percepción dolorosa ante estímulos normales. El músculo no solo está dañado, sino que además está “hipersensible”. De ahí esa sensación de dolor incluso con movimientos suaves o presión ligera.
Factores que favorecen la aparición de agujetas
No todos los ejercicios ni todas las personas generan el mismo grado de DOMS. El factor más determinante es el tipo de contracción. El trabajo excéntrico es, con diferencia, el más lesivo desde el punto de vista microscópico.
El trabajo muscular excéntrico es ese en el que el músculo se activa mientras se alarga. O sea, está trabajando… pero “cediendo”. No es que el músculo se relaje, al contrario: está frenando un movimiento, como si fuera un amortiguador biológico. De hecho, es el tipo de contracción que más microlesiones produce (hola, agujetas del día siguiente 😅), pero también es clave para ganar fuerza y prevenir lesiones.
Ejemplos claros:
- Bajar una pesa en un curl de bíceps (cuando el brazo se estira lentamente).
- Descender en una sentadilla (los cuádriceps controlan la bajada).
- Bajar escaleras (los músculos frenan el cuerpo en cada paso).
- Correr cuesta abajo (los músculos de las piernas van “frenando” el impacto).
Vamos, que es el momento en el que el músculo dice: “vale, tiro para atrás… pero con dignidad”.
El nivel de entrenamiento también influye de forma clara. Las personas no entrenadas presentan una mayor susceptibilidad, pero incluso los deportistas experimentados pueden desarrollar agujetas cuando introducen un estímulo nuevo o cambian la rutina.
La intensidad y el volumen del ejercicio son variables clave: a mayor carga acumulada, mayor probabilidad de daño muscular.
También existen factores individuales, como la edad o la genética, que modulan la respuesta inflamatoria y la resistencia estructural del músculo.
Adaptación: el efecto de la sesión repetida
Uno de los aspectos más interesantes del DOMS es que el propio organismo aprende de la experiencia.
Tras una primera sesión que provoca agujetas, el músculo se adapta y responde de forma mucho más eficiente ante estímulos similares en el futuro. Este fenómeno, conocido como “repeated bout effect”, implica cambios tanto estructurales como neuromusculares.
El músculo refuerza sus estructuras, mejora la coordinación de sus fibras y modula la respuesta inflamatoria.
El resultado es una menor aparición de daño y, por tanto, menos dolor en sesiones posteriores.
Es, en esencia, la base biológica del entrenamiento: el cuerpo se vuelve menos “sorprendido” por lo que ya conoce.
Diagnóstico diferencial
Aunque las agujetas son un proceso benigno, es importante diferenciarlas de otras patologías que pueden presentarse con dolor muscular.
La rotura muscular, también conocida como desgarro, es una lesión en la que se produce una ruptura real de fibras musculares.
A diferencia del DOMS, el dolor aparece de forma inmediata durante el ejercicio, suele ser localizado y puede acompañarse de un chasquido o sensación de “tirón”.
Posteriormente pueden aparecer inflamación y hematoma, y la pérdida de fuerza es mucho más marcada.
La rabdomiólisis es un cuadro mucho más grave en el que se produce una destrucción masiva de fibras musculares, con liberación de su contenido al torrente sanguíneo.
Se asocia a ejercicio extremo, deshidratación o determinadas condiciones médicas.
Clínicamente se manifiesta con dolor muscular intenso, debilidad generalizada y, de forma característica, orina oscura debido a la presencia de mioglobina.
Es una urgencia médica porque puede causar daño renal.
El síndrome compartimental es otra entidad grave que se produce cuando aumenta la presión dentro de un compartimento muscular cerrado, comprometiendo la circulación y la función nerviosa.
El dolor es desproporcionado respecto al estímulo inicial, no mejora con el reposo y puede acompañarse de hormigueo, pérdida de sensibilidad o debilidad. Requiere intervención urgente.
En comparación con estas patologías, las agujetas tienen un curso predecible, autolimitado y sin signos de alarma.
Prevención
La forma más eficaz de prevenir las agujetas no es eliminar el ejercicio, sino introducirlo de forma progresiva.
El músculo necesita tiempo para adaptarse.
Incrementar la carga de manera gradual permite que las estructuras musculares se refuercen sin sufrir un daño excesivo.
El calentamiento mejora la preparación neuromuscular, aunque no evita completamente la aparición de DOMS.
La regularidad en el entrenamiento es fundamental, ya que mantiene activo el efecto de adaptación.
La nutrición también juega un papel importante. Un aporte adecuado de proteínas facilita la reparación muscular, y una correcta hidratación contribuye al funcionamiento celular.
Algunos estudios han explorado el papel de antioxidantes o ácidos grasos omega-3, aunque los resultados no son concluyentes.
Tratamiento
El tratamiento de las agujetas es fundamentalmente sintomático.
El ejercicio suave suele ser una de las estrategias más eficaces, ya que mejora la circulación y reduce la sensación de rigidez.
El masaje ha demostrado cierto beneficio en la reducción del dolor, probablemente por su efecto sobre la circulación y la modulación de la respuesta inflamatoria.
La crioterapia, como la aplicación de frío, puede aliviar los síntomas a corto plazo, aunque su efecto no es uniforme en todos los casos.
Los antiinflamatorios no esteroideos pueden reducir el dolor, pero su uso sistemático es controvertido, ya que podrían interferir con los procesos de adaptación muscular. Es decir, alivian, pero quizá “boicotean” parte del beneficio del entrenamiento.
Los estiramientos, pese a su popularidad, no han demostrado una eficacia clara ni en la prevención ni en el tratamiento del DOMS. O dicho de otra manera: estirar está bien, pero no es la solución milagro.
Mitos frecuentes
El clásico remedio del agua con azúcar carece de base científica. No existe ningún mecanismo fisiológico que lo respalde. Es uno de esos mitos que sobreviven porque son sencillos y reconfortantes.
Tampoco es cierto que haya que evitar cualquier ejercicio si se tienen agujetas. La actividad suave suele ser beneficiosa y forma parte de la recuperación.
Y, por último, no es verdad que las agujetas sean necesarias para mejorar. Son una posible consecuencia del entrenamiento, no un requisito.
Implicaciones clínicas y deportivas
Desde el punto de vista deportivo, las agujetas pueden disminuir el rendimiento, alterar la técnica y aumentar el riesgo de lesión si se entrena sin control. En personas que empiezan a hacer ejercicio, pueden ser un factor de abandono si no se explican adecuadamente.
En el ámbito clínico, comprender el DOMS es fundamental para prescribir ejercicio terapéutico de forma adecuada. Permite diferenciar entre un dolor esperado y uno patológico, evitando tanto la sobreprotección como la negligencia.
Perspectivas actuales de investigación
La investigación actual se centra en comprender mejor la interacción entre el sistema inmune y el músculo durante la recuperación.
También se estudian intervenciones nutricionales específicas y estrategias de recuperación más eficaces.
En los últimos años ha surgido interés por el papel del microbioma en la modulación de la inflamación, lo que abre nuevas líneas de investigación en un campo que, a pesar de lo cotidiano del fenómeno, sigue teniendo muchas preguntas abiertas.
Conclusión
Las agujetas no son un misterio ni un castigo, sino una respuesta fisiológica compleja al daño muscular inducido por el ejercicio.
Implican alteraciones estructurales microscópicas, una respuesta inflamatoria organizada y una posterior adaptación del tejido.
Entenderlas permite entrenar mejor, prevenir molestias innecesarias y evitar mitos que poco ayudan.
La clave sigue siendo la progresión, la constancia y cierta paciencia. Porque el músculo aprende… pero necesita que no lo machaquen como si fuera inmortal.
Y sí, seguirán apareciendo de vez en cuando. Como ese recordatorio incómodo de que el cuerpo tiene memoria… y sentido del humor bastante discutible.
Bibliografía
La siguiente selección recoge revisiones clave, estudios experimentales y textos de referencia sobre el dolor muscular de aparición tardía (DOMS), fisiología muscular y recuperación tras el ejercicio:
Revisiones generales sobre DOMS y fisiopatología
-
Cheung, K., Hume, P., & Maxwell, L. (2003). Delayed onset muscle soreness: treatment strategies and performance factors. Sports Medicine, 33(2), 145–164.
-
Armstrong, R. B. (1984). Mechanisms of exercise-induced delayed onset muscular soreness: a brief review. Medicine & Science in Sports & Exercise, 16(6), 529–538.
-
Clarkson, P. M., & Hubal, M. J. (2002). Exercise-induced muscle damage in humans. American Journal of Physical Medicine & Rehabilitation, 81(11 Suppl), S52–S69.
-
Proske, U., & Morgan, D. L. (2001). Muscle damage from eccentric exercise: mechanism, mechanical signs, adaptation and clinical applications. Journal of Physiology, 537(Pt 2), 333–345.
-
Paulsen, G., Mikkelsen, U. R., Raastad, T., & Peake, J. M. (2012). Leucocytes, cytokines and satellite cells: what role do they play in muscle damage and regeneration following eccentric exercise? Exercise Immunology Review, 18, 42–97.
Daño muscular y respuesta inflamatoria
-
Tidball, J. G. (2005). Inflammatory processes in muscle injury and repair. American Journal of Physiology-Regulatory, Integrative and Comparative Physiology, 288(2), R345–R353.
-
Peake, J. M., Neubauer, O., Della Gatta, P. A., & Nosaka, K. (2017). Muscle damage and inflammation during recovery from exercise. Journal of Applied Physiology, 122(3), 559–570.
-
Smith, L. L. (1991). Acute inflammation: the underlying mechanism in delayed onset muscle soreness? Medicine & Science in Sports & Exercise, 23(5), 542–551.
Contracción excéntrica y daño estructural
-
Fridén, J., & Lieber, R. L. (1992). Structural and mechanical basis of exercise-induced muscle injury. Medicine & Science in Sports & Exercise, 24(5), 521–530.
-
McArdle, W. D., Katch, F. I., & Katch, V. L. (2015). Exercise Physiology: Nutrition, Energy, and Human Performance. Lippincott Williams & Wilkins.
-
Lieber, R. L., & Fridén, J. (2002). Mechanisms of muscle injury after eccentric contraction. Journal of Science and Medicine in Sport, 5(3), 253–265.
Adaptación muscular y repeated bout effect
-
McHugh, M. P. (2003). Recent advances in the understanding of the repeated bout effect: the protective effect against muscle damage from a single bout of eccentric exercise. Scandinavian Journal of Medicine & Science in Sports, 13(2), 88–97.
-
Hyldahl, R. D., & Hubal, M. J. (2014). Lengthening our perspective: morphological, cellular, and molecular responses to eccentric exercise. Muscle & Nerve, 49(2), 155–170.
Prevención y tratamiento del DOMS
-
Herbert, R. D., & de Noronha, M. (2007). Stretching to prevent or reduce muscle soreness after exercise. Cochrane Database of Systematic Reviews, Issue 4.
-
Torres, R., Ribeiro, F., Alberto Duarte, J., & Cabri, J. M. (2012). Evidence of the physiotherapeutic interventions used currently after exercise-induced muscle damage: systematic review and meta-analysis. Physical Therapy in Sport, 13(2), 101–114.
-
Dupuy, O., Douzi, W., Theurot, D., Bosquet, L., & Dugué, B. (2018). An evidence-based approach for choosing post-exercise recovery techniques to reduce markers of muscle damage, soreness, fatigue, and inflammation. Frontiers in Physiology, 9, 403.
-
Barnett, A. (2006). Using recovery modalities between training sessions in elite athletes: does it help? Sports Medicine, 36(9), 781–796.
Farmacología y recuperación
-
Mackey, A. L., & Kjaer, M. (2017). The breaking and making of healthy adult human skeletal muscle in vivo. Skeletal Muscle, 7(1), 24.
-
Trappe, T. A., et al. (2001). Influence of ibuprofen and acetaminophen on skeletal muscle adaptations to resistance exercise in older adults. American Journal of Physiology-Endocrinology and Metabolism, 280(3), E551–E556.
Rabdomiólisis y patología muscular (diagnóstico diferencial)
-
Huerta-Alardín, A. L., Varon, J., & Marik, P. E. (2005). Bench-to-bedside review: Rhabdomyolysis — an overview for clinicians. Critical Care, 9(2), 158–169.
-
Torres, P. A., Helmstetter, J. A., Kaye, A. M., & Kaye, A. D. (2015). Rhabdomyolysis: pathogenesis, diagnosis, and treatment. Ochsner Journal, 15(1), 58–69.
Fisiología muscular básica
-
Guyton, A. C., & Hall, J. E. (2021). Tratado de Fisiología Médica. Elsevier.
-
Hall, J. E. (2020). Guyton and Hall Textbook of Medical Physiology.
-
Elsevier.
-
Silverthorn, D. U. (2019). Human Physiology: An Integrated Approach. Pearson.
Nota final
Esta bibliografía combina artículos clásicos (que sentaron las bases del conocimiento actual) con revisiones más recientes que actualizan la evidencia. Si alguien se los lee todos… probablemente ya no tendrá agujetas, pero sí una ligera sobrecarga intelectual bastante digna 😄
(Artículo redactado, según mis indicaciones, por IA y posteriormente corregido y modificado por holasoyramon)
Otros posts relacionados

Chistes y críticas en holasoyramon.com
Crítico de Cine de El Heraldo del Henares
Para poner un comentario:
Hay 3 casillas.
En la superior va tu nombre.
En la segunda, la del medio, pon una dirección de correo electrónico.
La tercera, la de abajo de las tres, puedes dejarla en blanco o poner tu web.